ΙΣΤΟΡΙΚΗ ΑΝΑΔΡΟΜΗ
Το γυναικείο στήθος, έδινε και θα συνεχίσει να δίνει το στίγμα των κοινωνικών αξιών. Από την εικονογραφία της Μαντόνα σε θηλασμό, που για πρώτη φορά παρουσιάστηκε στην Ιταλία τον δέκατο τέταρτο αιώνα, έως το δέκατο έκτο και δέκατο έβδομο στην νότια και βόρεια Ευρώπη όπου σε αναρίθμητους πίνακες και ποιήματα η ερωτική ικανότητα του στήθους ήρθε να επισκιάσει τις μητρικές και ιερές σημασίες του. Από την ολλανδική δημοκρατία του δεκάτου έβδομου αιώνα όπου πίστευαν ότι η γαλακτοφόρος μητέρα προνοεί για το παιδί της συμβάλλοντας σημαντικά στη συνολική ευημερία της κοινότητας, έως τη δημιουργία του μητρικού θηλασμού και του γυναικείου στήθους ως αναπόσπαστου κομματιού της Γαλλικής επανάστασης, σήμα κατατεθέν της Δημοκρατίας ως γυμνόστηθη ικανή να θηλάσει τους πολίτες της.
Το ίδιο συμβαίνει και με την επιστήμη μας. Εξελίχθηκε και μεταμορφώθηκε στο πέρασμα των χρόνων. Πάντα προς όφελος της γυναίκας και της επιβίωσής της. Πάντα προσπαθώντας να διατηρήσει αυτό το τόσο σημαντικό στίγμα των κοινωνικών αξιών. Αυτό που έχει ενδυθεί θρησκευτικούς, ερωτικούς, πολιτικούς και ψυχολογικούς μανδύες. Το γυναικείο στήθος. Αλήθεια, πόσα πράγματα έχουν αλλάξει απο το 1894 όταν ο Halsted παρουσίαζε τους πρώτους πενήντα ασθενείς που έχουν υποβληθεί σε "πλήρη επέμβαση" όπως ο ίδιος την χαρακτήριζε. Η ριζική μαστεκτομή, αυτή η τόσο ακρωτήριαστικη επέμβαση χρησιμοποιήθηκε τα επόμενα 80 χρόνια, για τη θεραπεία κάθε κακοήθειας μαστού ανά τον κόσμο.
Μέχρι να φτάσουμε στον Umberto Veronesi πατέρα της σύγχρονης χειρουργικής μαστού, ο οποίος προκάλεσε την τότε πανεπιστημιακή και χειρουργική κοινότητα προτείνοντας την τεταρτεκτομή ως θεραπεία σε συγκεκριμένες περιπτώσεις μεγέθους του όγκου. Στρέφοντας έτσι την έννοια της χειρουργικής μαστού, απο την ριζική στην όσο το δυνατόν λιγότερο τραυματική και επιζήμια για την γυναίκα. Πάντα βέβαια προσφέροντας τα ίδια ποσοστά επιβίωσης στην 5ετια.
Παρόλα αυτά η σημασία της διενέργειας μαστογραφικού ελέγχου σε ετήσια βάση σε γυναίκες άνω της ηλικίας των 40 ετών δεν έχει αποδειχθεί. Εκεί που έχουμε αρκετά στοιχεία ειναι για τις γυναίκες ηλικίας 50 έως 69 ετών. Δυστυχώς η κακοηθεία δεν ειναι μια ασθενεία των νέων αλλά δυστυχώς των ηλικιώμενων.
Παρά του τι συμβαίνει γύρω μας το βιοτικό επίπεδο έχει αναπτυχθεί σε τεράστιο βαθμό από τη δεκαετία του 40. Γυναίκες έφευγαν από τη ζωή χωρίς να έχει διαγνωστεί το αίτιο από το οποίο είχαν νοσήσει. Μιλάμε περισσότερο και ακούμε ακόμα πιό πολλά για τον καρκίνο του μαστού γιατί απλούστατα όλοι πια έχουμε πρόσβαση σε διαγνωστικά κέντρα από τη μιά και από την άλλη ζούμε πιο πολλά χρόνια (ο μέσος όρος ηλικίας έχει αυξηθεί από τα 55 με 60 έτη που μπορεί να ήταν τη δεκαετία του 40 σε άνω των 80 ετών σήμερα). Προφανώς μέσω της πρόληψης τα πάμε πολύ καλύτερα στις νεαρές ηλικίες αλλά δυστυχώς η κακοήθεια και το γήρας πάνε χέρι χέρι.
Είναι δεδομένο ότι διαγιγνώσκουμε περισσότερη πρώιμη νόσο σε σχέση με προχωρήμενη και αυτό έχει τεράστια σημασία στην επιβίωση. Αρκεί να σκεφτούμε ότι η 5ετής επιβίωση σε ασθενείς με νόσο σταδίου Ι είναι άνω του 92% ενώ στο στάδιο ΙΙ/ΙΙΙ (δηλαδή τοπικό περιοχική νόσο σε μαστό ή μασχάλη με μεγάλο ογκολογικό φορτίο λόγω μεγέθους), μελέτες δείχνουν ότι η επιβίωση κυμαίνεται από 50% έως 82% στην πενταετία.
Τι στοιχεία έχουμε όμως για την πρόληψη στα χέρια μας; Από πότε μια γυναίκα πρέπει να ξεκινάει τον έλεγχο της και ποιός πρέπει να είναι αυτός; Όσο πιο νωρίς ξεκινήσει μια γυναίκα να κάνει μαστογραφίες τόσο πιο ασφαλής πρέπει να νιώθει; Όσο πιο πολλές τόσο καλύτερα; Το εργαλείο το οποίο αποδεδειγμένα έχει όφελος στη πρόληψη είναι αυτός ο «δεινόσαυρος» που ονομάζουμε μαστογραφία.
Μέχρι τώρα έχουν γίνει 7 μελέτες γιά την πρόληψη πάνω στο Καρκίνο του μαστού σε σχέση με την μαστογραφία. Η πρώτη διενεργήθηκε τη δεκαετία του 1960 από ασφαλιστικές εταιρείες στη Νέα Υόρκη, ακολούθησαν άλλες με μεγαλύτερους πληθυσμούς αλλά όχι με τόσο αποδεκτό σχεδιασμό (Σουηδικές μελέτες) και άλλες με πληθυσμό ασθενών άνω των 190 χιλιάδων σε πολλα διαγνωστικά κέντρα με follow up άνω των 17 ετών (AGE TRIAL) αλλά σε ένα σύστημα που υπάρχει μόνο σε μιά χώρα (Ηνωμένο Βασίλειο με μιά τυχαιοποίηση που περιλαμβάνει διενέργεια μαστογραφίας κάθε 3 χρόνια).
Οι μελέτες αυτές αναδεικνύουν ότι σίγουρα κάτι κάνουμε λάθος. Η τελευταία μάλιστα η οποία χώρισε σε 2 μεγάλες κατηγορίες τις γυναίκες (σύγκριση μαστογραφίας από την ηλικία των 40 σε ετήσια βάση- ομάδα ελέγχου- ενάντια ελέγχου κάθε 3 ετών με μαστογραφία από την ηλικία των 50- ομάδα στόχος) δεν ανέδειξε κανένα μακροπρόθεσμο όφελος εάν μια γυναίκα ξεκινούσε τον έλεγχο της από την ηλικία των 40. Αντίθετα παρατηρήθηκε, για ακόμα μια φορά θα επαναλάβω εγώ, ένα φαινόμενο που ονομάζεται overtreatment (ΥΠΕΡΘΕΡΑΠΕΙΑ).
Τι σημαίνει αυτό; Ότι αυτό που κάνουμε εμείς είναι λάθος; Ότι οι γυναίκες δεν θα έπρεπε να ξεκινούν τον έλεγχο τους από τα 40; Ασφαλώς και όχι. Απλά σημαίνει ότι μπορεί μερικές φορές να υποβάλλουμε τις ασθενείς μας σε ανώφελες εξετάσεις και χειρουργεία που επιβαρύνουν ένα ήδη καταπονημένο σύστημα υγείας χωρίς να αλλάζουν τη συνολική επιβίωση. Η μελέτη αυτή έδειξε ότι το φαινόμενο αυτό της υπερθεραπείας οφείλεται στην ανεύρεση μιας αλλοίωσης που ονομάζεται «DCIS». Μιά βλάβη που ονομάζουμε προ-καρκινική, χωρίς όμως να έχουμε κατανοήσει πλήρως αυτή τη κλινική οντότητα και τι την ωθεί να γίνει διηθητική και άρα πιο επιθετική.
Η Ελλάδα δεν έχει κατευθυντήριες οδηγίες για τον καρκίνο του μαστού. Και σίγουρα δεν έχει ένα οργανωμένο σύστημα πρόληψης από το οποίο θα μπορούσαμε να αντλήσουμε συμπεράσματα όπως κάνουν οι φίλοι μας οι Άγγλοι και τόσες άλλες χώρες στην ευρωπαϊκή ήπειρο. Παρόλα αυτά τείνουμε να ακολουθούμε εν μέρη τις κατευθυντήριες οδηγίες της Ευρωπαϊκής Σχολής Παθολογικής Ογκολογίας Προτείνουμε οι γυναίκες να ξεκινούν τον προσυμπτωματικό τους έλεγχο από την ηλικία των 40 (level of evidence IIβ), αν και βάσει αυτών των οδηγιών το μεγαλύτερο όφελος υπάρχει στη διενέργεια μαστογραφίας από την ηλικία των 50 (level of evidence Iα) και άνω.
Προφανώς και δεν υπονοώ ότι μια γυναίκα θα έπρεπε να ξεκινάει τον έλεγχο της απο τα 50. Δεν είναι όλα στην ζωή κόστος/όφελος. Παράλληλα, ζούμε σε μια χώρα όπου το σύστημα υγείας εμπιστεύεται καλώς ή κακώς μεμονωμένα τον ιατρό και όχι συγκεκριμένες αρχές. Δεν θα του αρνηθεί ποτέ οποιαδήποτε εξέταση και εάν ζητήσει. Το “tailoring”, δηλαδή η ΕΞΑΤΟΜΙΚΕΥΣΗ είναι ιδιαίτερα σημαντική. Είναι αυτό που ξεχωρίζει τον μαστολόγο από τον συνάδελφο που ασχολείται περιστασιακά με την χειρουργική ογκολογία μαστού. Για αυτό και η συμβουλή μου ειναι ΠΑΝΤΑ να αναζητάτε συνάδελφο από του οποίου το βιογραφικό θα καταλάβετε ότι η κύρια ενασχόληση του ειναι ο μαστός. Αυτός θα σας δώσει οδηγίες για το πότε θα κάνετε τη πρώτη σας απεικονιστική εξέταση αλλά και πού. Όμως ερωτήματα και παρατηρήσεις θα συνεχίσουν να πλανώνται. Όπως το πως τελικά μπορούμε να δημιουργήσουμε μηχανισμούς πρόληψης για κάτι για το οποίο πρακτικά γνωρίζουμε ελάχιστα (τον καρκίνο). Κάθε μια τέτοια μελέτη όπως αυτές που ανέφερα παραπάνω θέλει και μεγάλο χρόνο παρακολούθησης. Όταν επιτέλους θα έχουν βγει τα αποτελέσματα της θα αφορά ένα σύστημα υγείας 20 ετών πρίν. Με την απεικόνιση και θεραπείες που είχε τότε χωρίς να αντανακλά τις ανάγκες της σημερινής εποχής και του τωρινού συστήματος. Χρειάζεται η εισαγωγή διαφορετικών κύριων συμπερασμάτων στις μελέτες τα οποία θα είναι σημαντικά στη μέση γυναίκα η οποία εξετάζεται. Ο πόνος, η ποιότητα ζωής, τα ποσοστά επανελέγχου (recall), οι απομακρυσμένες μεταστάσεις, όλα αυτά θα μπορούσαν να συμπεριληφθούν και να αντικαταστήσουν την αναγνώριση νέων περιπτώσεων καρκίνων μαστού ή την ειδική θνητότητα από καρκίνο του μαστού που χρησιμοποιούσαμε έως τώρα.
Επιπρόσθετα είναι δεδομένο ότι χρειάζονται νέες τεχνολογίες στην πρώιμη διάγνωση (π.χ Αλγόριθμοι τεχνητής νοημοσύνης). Η έρευνα στην απεικόνιση θα πρέπει να αρχίσει να κινείται με τον ίδιο ρυθμό προόδου που κινείται η έρευνα στη φαρμακευτική αγωγή.
O συνεργάτης Ακτινολόγος μας ο οποίος θα εκτιμήσει την μαστογραφία σας θα κατηγοριοποίησει τα αποτελέσματα του σε μια κλίμακα από το 0 έως το 6. Αυτό το σύστημα BIRADS( breast imaging reporting and data system) αποτελεί μια παγκόσμια, κοινή γλώσσα επικοινωνίας μεταξύ χειρουργών και απεικονιστών ιατρών.
Τι σημαίνει κάθε αριθμός,
«0». Ορισμός: επιπλέον απεικονιστικές κλινικές εξετάσεις είναι αναγκαίες και / η σύγκριση με προηγούμενες εξετάσεις. Τι σημαίνει: ο Ακτινολόγος μπορεί να είδε κάτι ύποπτο, αλλά δεν ήταν βέβαιος και χρειάζονται περισσότερες εξετάσεις . Μπορεί επίσης να είναι σημαντική η σύγκριση με προηγούμενες μαστογραφίες.
«1» ορισμός: αρνητική εξέταση. Τι σημαίνει: δεν υπάρχει συγκεκριμένη ανωμαλία να αναφερθεί. Τίποτα ύποπτο δεν βρέθηκε.
«2» ορισμός: καλοήθη ευρήματα. Τι σημαίνει: επίσης αρνητικός μαστογραφικός ελεγχος( δεν υπάρχουν σημεία κακοήθειας). Διασφαλίζει ότι όσοι κοιτάξουν τον μαστογραφικό σας έλεγχο δε θα μεταφράσουν τα καλοήθη ευρήματα ως ύποπτα. Θα πρέπει να καταγράφονται πάντοτε στο ιστορικό σας για μελλοντική χρήση.
«3» ορισμός: πιθανώς καλοήθη ευρήματα. Τι σημαίνει: συνίσταται επανέλεγχος σε σύντομο χρονικό διάστημα. Τα ευρήματα σε αυτή τη κατηγορία, έχουν μεγάλη πιθανότητα (>98%) να είναι καλοήθη. Θα χρειαστείτε πιθανότατα επανέλεγχο με επανεξέταση σε 6 μήνες μέχρι ένα χρονικό διάστημα το οποίο θεωρούμε ότι είναι ασφαλές για να «σταθεροποιηθούν» οι αλλοιώσεις ( συνήθως τουλάχιστον 2 έτη).
«4» ορισμός: ύποπτη ανωμαλία. Τι σημαίνει: η περιοχή χρήζει βιοψίας. Τα ευρήματα αν και δεν είναι κατηγορηματικά υπέρ κακοήθειας, ανησυχούν τον απεικονιστή ιατρό ο οποίος μας προτείνει έμμεσα χειρουργική βιοψία. Το εύρος υποψίας μας σε αυτή τη κατηγορία είναι ιδιαίτερα μεγάλο για αυτό τείνω να ξεχωρίζω περαιτέρω την κατηγορία αυτή σε 3 επιπλέον επίπεδα. 4a : χαμηλής υποψίας κακοήθειας 4b: μέτριας υποψίας κακοήθειας 4c: υψηλής υποψίας αλλά όχι τόσο υψηλής που να θεωρείται κατηγορία 5.
«5» ορισμός: υψηλής υποψίας καρκίνου. Τι σημαίνει: επιπλέον δραστικά μέτρα πρέπει να ληφθούν. Η πιθανότητα κακοήθειας πλησιάζει το 95% χρήζει επέμβασης.
«6» ορισμός: βιοψία η οποία αναδυκνύειται κακοήθεια.τι σημαίνει: χρήζει χειρουργικής επέμβασης.
Ογκολογικά σωστές επεμβάσεις οι οποίες είναι παράλληλα και αισθητικά αποδεκτές. Προσωπικά τις θεωρώ επεμβάσεις οι οποίες όχι μόνο σώζουν, αλλά δίνουν κιόλας ΖΩΗ.
Είναι ιδιαίτερα σημαντικό για εμένα η με κάθε κόστος προσπάθεια διατήρησης του γυναικείου στήθους. Η υγεία βάσει του διεθνούς οργανισμού υγείας(WHO) δεν είναι μόνο η απουσία σωματικής νόσου αλλά και ψυχικής. Είναι ιδιαίτερα σημαντικό ο ασθενής να εξέρχεται από ένα ογκολογικό χειρουργείο και να συνεχίζει να αναγνωρίζει στο σώμα της την ίδια, να αγαπάει αυτό που βλέπει και να μην της προκαλεί άγχος ή απέχθεια και χαμηλή αυτοπεποίθηση.
Οι εποχές όπου ο χειρουργός μαστού απλώς αφαιρούσε μια βλάβη έχουν προ πολλού περάσει. Κάθε χειρουργός μαστού θα πρέπει να γνωρίζει και να εκτελεί εφόσον ζητηθεί συγκεκριμένες αρχές χειρουργικής (πλαστικής χειρουργικής θα έλεγα) μετά από μελέτη της θέσης και έκταση της βλάβης.
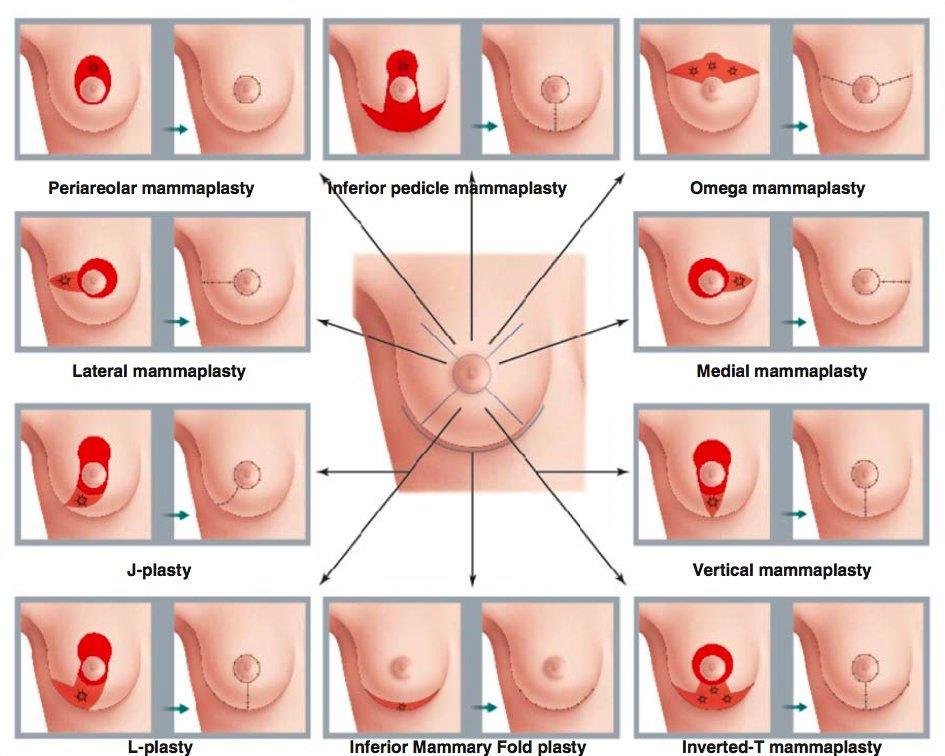
Ο κλάδος αυτός της χειρουργικής μαστού ονομάζεται ογκοπλαστική. Πόσα είδη όμως επεμβάσεων ογκοπλάστικής υπάρχουνꓼ
Σε γενικές γραμμές τις χωρίζουμε σε επεμβάσεις 1ου επιπέδου όπου η εκτομή αφορά λιγότερο από το 20% του συνολικού όγκου μαστού και 2ου επιπέδου όταν η εκτομή αφορά από το 20% έως το 50% και είναι αυτές οι επεμβάσεις οι οποίες γλυτώνουν μια ασθενή από μια πιθανή μαστεκτομή. Ανάλογα με τη θέση του όγκου αλλά και το μέγεθος του στήθους υπάρχουν προφανώς και διαφορετικές τεχνικές.
Στις επεμβάσεις αυτές ο ασθενής πρέπει να γνωρίζει ότι αν και δεν έχουμε μεγάλες τυχαιοποιημένες μελέτες είναι ογκολογικά ασφαλείς συνδυάζονται πάντα με ακτινοθεραπεία, μιας και διατηρείται ο μαστός και το αποτέλεσμα πρέπει να είναι της αρεσκείας του ασθενούς και όχι του χειρουργού.
Ο χειρουργός σας δεν είναι ο Θεός επί γης. ΚΑΙ ΣΙΓΟΥΡΑ δεν θα πρέπει να είναι αυτός που θα σας λέει τι θα κάνετε στο σώμας σας. Κάθε γυναίκα θα πρέπει να αναζητά το καλύτερο ογκολογικό αλλά και αισθητικό αποτέλεσμα ενώ συννάμα θα πρέπει να είναι πάντα ενήμερη για την επέμβαση στην οποία θα υποβληθεί, τις τομές που θα έχει, πιθανές επιπλοκές που θα βρει μπροστά της αλλά και τον χρόνο νοσηλείας της. Αποτελεί στόχο μου η γυναίκα να επιλέγει ΜΟΝΗ ΤΗΣ μέσα από μια διαδικασία όπου θα έχει ακούσει όλα τα στοιχεία,όλους τους αριθμούς και ότι γνωρίζουμε από μελέτες (υφηλό ή χαμηλό επίπεδο στοιχείων- level of evidence-) την επέμβαση που θα ήθελε να ακολουθήσει.
Η διαδικάσια αυτή ονομάζεται ΛΗΨΗ ΑΠΟ ΚΟΙΝΟΥ ΑΠΟΦΑΣΗ σεβόμενος πάντα το γυναικείο σώμα αλλά και την υπόσταση κάθε ασθενούς μου ξεχωριστά ως μοναδική και ιδιαίτερη οντότητα η οποία είναι σε θέση να αποφασίζει η ίδια για το σώμα της.